ہائپوکسیا کا فیصلہ اور درجہ بندی
ہائپوکسیا کیوں ہے؟
آکسیجن اہم مادہ ہے جو زندگی کو برقرار رکھتا ہے۔ جب ٹشوز کو مناسب مقدار میں آکسیجن نہیں ملتی یا انہیں آکسیجن استعمال کرنے میں دشواری ہوتی ہے، جس سے جسم کے میٹابولک افعال میں غیر معمولی تبدیلیاں آتی ہیں، اس صورت حال کو ہائپوکسیا کہا جاتا ہے۔
ہائپوکسیا کا اندازہ لگانے کی بنیاد
ہائپوکسیا کی ڈگری اور علامات
ہائپوکسیا کی درجہ بندی
| ہائپوکسیا کی درجہ بندی | آکسیجن کا شریان جزوی دباؤ | آرٹیریل آکسیجن سنترپتی | آرٹیریووینس آکسیجن کا فرق | عام وجوہات |
| hypotonic hypoxia | ↓ | ↓ | ↓ اور N | سانس میں لی جانے والی گیس میں آکسیجن کا کم ارتکاز، خارجی سانس چھوڑنے کا کام نہ ہونا، شریانوں میں شریانوں کا بند ہونا وغیرہ۔ عام طور پر دائمی رکاوٹ پلمونری بیماری اور پیدائشی دل کی بیماری جیسے ٹیٹرالوجی آف فالوٹ میں دیکھا جاتا ہے۔ |
| خون کی ہائپوکسیا | N | N | ↓ | ہیموگلوبن کی مقدار میں کمی یا تبدیل شدہ خصوصیات، جیسے خون کی کمی، کاربن مونو آکسائیڈ پوائزننگ، اور میتھیموگلوبینیمیا۔ |
گردشی ہائپوکسیا | N | N | ↑ | یہ ٹشووں میں خون کے بہاؤ میں کمی اور ٹشو آکسیجن کی سپلائی میں کمی کی وجہ سے ہوتا ہے، جو کہ دل کی ناکامی میں عام ہے، جھٹکا، وغیرہ |
تنظیمی ہائپوکسیا | N | N | ↑ یا ↓ | بافتوں کے خلیوں کے ذریعہ آکسیجن کے غیر معمولی استعمال کی وجہ سے، جیسے سائینائیڈ زہر۔ |
آکسیجن سانس تھراپی اور اس کا مقصد
عام حالات میں، صحت مند لوگ قدرتی طور پر ہوا میں سانس لیتے ہیں اور اس میں موجود آکسیجن کو میٹابولک ضروریات کو برقرار رکھنے کے لیے استعمال کرتے ہیں۔ جب بیماری یا کچھ غیر معمولی حالات جسم میں ہائپوکسیا کا باعث بنتے ہیں، تو مریض کو آکسیجن کی فراہمی، آرٹیریل آکسیجن جزوی دباؤ (PaO2) اور آکسیجن سیچوریشن (SaO2)، ہائپوکسیا کو بہتر بنانے، میٹابولزم کو فروغ دینے، اور زندگی کو برقرار رکھنے کے لیے مخصوص آلات کا استعمال کیا جانا چاہیے۔ سرگرمی
آکسیجن سانس لینے کے فوائد
- انجائنا پیکٹوریس کو دور کریں اور مایوکارڈیل انفکشن کو روکیں۔
- کورونری دل کی بیماری سے اچانک موت کو روکیں۔
- دمہ کا اچھا علاج
- ایمفیسیما، پلمونری دل کی بیماری، اور دائمی برونکائٹس کا مؤثر طریقے سے علاج کرتا ہے
- آکسیجن سانس لینے کا ذیابیطس پر معاون علاج کا اثر ہوتا ہے: موجودہ تحقیق سے پتہ چلتا ہے کہ ذیابیطس کا تعلق جسم میں آکسیجن کی کمی سے ہے۔ ذیابیطس کے مریضوں میں کیپلیری پریشر نمایاں طور پر کم ہوتا ہے، اور بافتوں کے خلیے مکمل طور پر آکسیجن حاصل نہیں کر پاتے، جس کی وجہ سے خلیے کے افعال اور گلوکوز میٹابولزم میں خرابی ہوتی ہے۔ اس لیے ذیابیطس کے مریضوں کے لیے آکسیجن تھراپی کے نفاذ نے طبی برادری کی توجہ مبذول کرائی ہے۔
- آکسیجن سانس صحت مند لوگوں میں صحت کی دیکھ بھال کا کردار ادا کر سکتی ہے: فضائی آلودگی، ایئر کنڈیشنگ کا عام استعمال، آکسیجن کا باقاعدہ استعمال نظام تنفس کو صاف کر سکتا ہے، اندرونی اعضاء کے افعال کو بہتر بنا سکتا ہے، جسم کی جامع قوت مدافعت کو بڑھا سکتا ہے، اور مختلف بیماریوں سے بچا سکتا ہے۔
آکسیجن تھراپی کی درجہ بندی کیا ہیں؟
- زیادہ ارتکاز آکسیجن سپلائی (5-8L/min): یہ سانس کی شدید ناکامی جیسے کہ سانس اور کارڈیک گرفت، ایکیوٹ ریسپیریٹری ڈسٹریس سنڈروم، ایکیوٹ پوائزننگ (جیسے کاربن مونو آکسائیڈ پوائزننگ یا گیس پوائزننگ) ریسپریٹری ڈپریشن وغیرہ کے لیے استعمال کیا جاتا ہے، لیکن جہاں اس کو ریسکیو کے لیے زیادہ ارتکاز یا پی سی کا استعمال کرنا ضروری نہیں ہے، اس کے لیے مناسب نہیں ہے۔ طویل مدتی استعمال کے لیے۔ آکسیجن پوائزننگ یا دیگر پیچیدگیوں کو روکنے کے لیے۔
- درمیانی ارتکاز آکسیجن کی فراہمی (3-4L/min): یہ ان مریضوں کے لیے موزوں ہے جن میں خون کی کمی، دل کی کمی، جھٹکا وغیرہ شامل ہیں جن پر سانس کے ذریعے آکسیجن کے ارتکاز پر سخت پابندیاں نہیں ہیں۔
- کم ارتکاز آکسیجن کی فراہمی (1-2L/min): عام طور پر دائمی برونکائٹس، واتسفیتی، پلمونری دل کی بیماری، وغیرہ کے لیے استعمال کیا جاتا ہے، جسے دائمی رکاوٹ پلمونری بیماری بھی کہا جاتا ہے۔ بہت زیادہ خون میں آکسیجن کا جزوی دباؤ سانس کے مرکز میں کیروٹڈ سائنس کے اضطراری محرک کو کمزور کر سکتا ہے، اس طرح وینٹیلیشن کو کم کر سکتا ہے اور کاربن ڈائی آکسائیڈ کی برقراری کو بڑھا سکتا ہے۔ ممکن لہذا، آکسیجن کو احتیاط کے ساتھ استعمال کیا جانا چاہئے، اور عام طور پر کم ارتکاز والی مسلسل آکسیجن سانس کا استعمال کیا جاتا ہے۔
آکسیجن کا ارتکاز اور آکسیجن کا بہاؤ
آکسیجن کا ارتکاز: ہوا میں موجود آکسیجن کا تناسب۔ عام ماحول کی ہوا میں آکسیجن کا ارتکاز 20.93% ہے
- کم ارتکاز آکسیجن <35%
- درمیانی حراستی آکسیجن 35%-60%
- زیادہ ارتکاز آکسیجن>60%
آکسیجن کا بہاؤ: مریضوں کے لیے ایڈجسٹ شدہ آکسیجن کے بہاؤ سے مراد ہے، یونٹ L/منٹ۔
آکسیجن کا ارتکاز آکسیجن بہاؤ کی تبدیلی
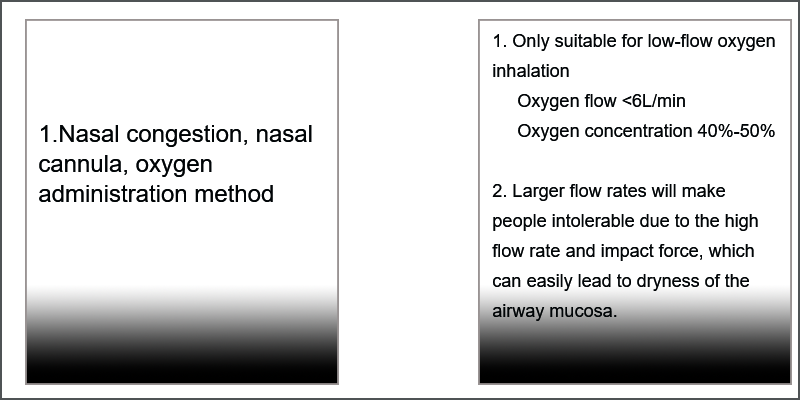
- ناک کی نالی، ناک کی بھیڑ: آکسیجن کا ارتکاز (%) = 21+4X آکسیجن کا بہاؤ (L/min)
- ماسک آکسیجن سپلائی (کھلی اور بند): بہاؤ کی شرح 6 L/منٹ سے زیادہ ہونی چاہیے۔
- سادہ سانس لینے والا: آکسیجن کے بہاؤ کی شرح 6 L/منٹ، سانس کے ذریعے آکسیجن کا ارتکاز تقریباً 46%-60%
- وینٹیلیٹر: آکسیجن کا ارتکاز = 80X آکسیجن کا بہاؤ (L/min) / وینٹیلیشن والیوم + 20
آکسیجن تھراپی کی درجہ بندی - آکسیجن کی فراہمی کے طریقہ کار کے مطابق
آکسیجن استعمال کرتے وقت نوٹ کرنے کی چیزیں
- آکسیجن کا محفوظ استعمال: "چار روک تھام" کو مؤثر طریقے سے نافذ کریں: زلزلے سے بچاؤ، آگ سے بچاؤ، گرمی سے بچاؤ، اور تیل سے بچاؤ۔ چولہے سے کم از کم 5 میٹر اور ہیٹر سے 1 میٹر دور۔ آکسیجن استعمال نہیں ہو سکتی۔ جب پریشر گیج پر پوائنٹر 5kg/cm2 ہو تو اسے دوبارہ استعمال نہیں کیا جا سکتا۔
- آکسیجن آپریٹنگ طریقہ کار کی سختی سے پابندی کریں: آکسیجن استعمال کرتے وقت، آپ کو پہلے اسے استعمال کرنا چاہیے۔ رکنے پر، پہلے کیتھیٹر کو باہر نکالیں اور پھر آکسیجن کو بند کردیں۔ درمیانی راستے میں بہاؤ کی شرح کو تبدیل کرتے وقت، آپ کو پہلے آکسیجن اور ناک کیتھیٹر کو الگ کرنا چاہیے، جڑنے سے پہلے بہاؤ کی شرح کو ایڈجسٹ کریں۔
- آکسیجن کے استعمال کے اثر کا مشاہدہ کریں: سائانوسس کا خاتمہ ہوا، دل کی دھڑکن پہلے کی نسبت سست ہو گئی، ڈسپنیا سے نجات ملی، دماغی حالت بہتر ہو گئی، اور خون کی گیس کے تجزیہ کے مختلف اشاریوں میں رجحانات وغیرہ۔
- ناک کی نالی اور نمی کا محلول ہر روز تبدیل کریں (1/3-1/2 آست یا جراثیم سے پاک پانی سے بھرا ہوا)
- ہنگامی استعمال کو یقینی بنائیں: غیر استعمال شدہ یا خالی آکسیجن سلنڈر بالترتیب "مکمل" یا "خالی" نشانیوں کے ساتھ لٹکائے جائیں۔
آکسیجن سانس لینے کے لیے اہم احتیاطی تدابیر
- آکسیجن تھراپی کے اثر کا قریب سے مشاہدہ کریں: اگر ڈیسپنیا جیسی علامات کم ہو جائیں یا آرام آجائے، اور دل کی دھڑکن نارمل ہو یا معمول کے قریب ہو، تو یہ ظاہر کرتا ہے کہ آکسیجن تھراپی موثر ہے۔ بصورت دیگر، وجہ تلاش کی جانی چاہئے اور بروقت اس سے نمٹا جانا چاہئے۔
- زیادہ ارتکاز والی آکسیجن کی فراہمی زیادہ دیر تک فراہم نہیں کی جانی چاہیے۔ عام طور پر یہ خیال کیا جاتا ہے کہ اگر آکسیجن کا ارتکاز 60% سے زیادہ ہو اور 24 گھنٹے سے زیادہ جاری رہے تو آکسیجن پوائزننگ ہو سکتی ہے۔
- دائمی رکاوٹ پلمونری بیماری کے شدید بڑھ جانے والے مریضوں کے لیے، کنٹرول شدہ (یعنی کم ارتکاز مسلسل) آکسیجن کی سانس عام طور پر دی جانی چاہیے۔
- حرارت اور نمی پر توجہ دیں: 37°C درجہ حرارت اور سانس کی نالی میں نمی کو 95% سے 100% تک برقرار رکھنا mucociliary نظام کے نارمل کلیئرنگ فنکشن کے لیے ایک ضروری شرط ہے۔
- آلودگی اور نالی کی رکاوٹ کو روکیں: کراس انفیکشن کو روکنے کے لیے چیزوں کو تبدیل اور صاف اور جراثیم سے پاک کیا جانا چاہیے۔ کیتھیٹرز اور ناک کی رکاوٹوں کو کسی بھی وقت چیک کیا جانا چاہئے تاکہ یہ معلوم کیا جا سکے کہ آیا وہ رطوبتوں کے ذریعہ بند ہو گئے ہیں اور مؤثر اور محفوظ آکسیجن تھراپی کو یقینی بنانے کے لئے انہیں وقت پر تبدیل کیا جانا چاہئے۔
آکسیجن سانس کی عام پیچیدگیوں کی روک تھام اور علاج کے معیارات
پیچیدگی 1: سانس کی خشک رطوبت
روک تھام اور علاج: آکسیجن سپلائی ڈیوائس سے نکلنے والی آکسیجن خشک ہوتی ہے۔ سانس لینے کے بعد، یہ سانس کی میوکوسا کو خشک کر سکتا ہے اور رطوبتوں کو خشک اور خارج ہونے میں مشکل بنا سکتا ہے۔ نمی کی بوتل میں آست پانی شامل کیا جانا چاہئے، اور آکسیجن کو نمی کرنے کے لئے جراثیم سے پاک پانی شامل کیا جانا چاہئے۔
پیچیدگی 2: سانس کا افسردگی
روک تھام اور علاج: ہائپوکسیمیا کے دوران، PaO2 میں کمی پیریفرل کیمورسیپٹرز کو متحرک کر سکتی ہے، سانس کے مرکز کو اضطراری طور پر پرجوش کر سکتی ہے، اور پھیپھڑوں کی وینٹیلیشن کو بڑھا سکتی ہے۔ اگر مریض طویل عرصے تک سانس لینے کو برقرار رکھنے کے لیے اس اضطراری جوش پر انحصار کرتا ہے (جیسے پلمونری دل کی بیماری اور قسم II سانس کی ناکامی کے مریض)، آکسیجن کی زیادہ مقدار میں سانس لینا اس اضطراری طریقہ کار کو ختم کر سکتا ہے، بے ساختہ سانس لینے کو روک سکتا ہے، اور یہاں تک کہ سانس رکنے کا سبب بن سکتا ہے۔ اس لیے، مریض کے PaO2 کو 60mmHg پر برقرار رکھنے کے لیے کم بہاؤ، کم ارتکاز پر قابو پانے والی آکسیجن فراہم کرنا اور PaO2 میں تبدیلیوں کی نگرانی کرنا ضروری ہے۔
پیچیدگی 3: جاذب ایٹیلیکٹاسس
روک تھام اور علاج: جب ایک مریض آکسیجن کی زیادہ مقدار میں سانس لیتا ہے، الیوولی میں نائٹروجن کی ایک بڑی مقدار کو تبدیل کیا جاتا ہے۔ ایک بار برونکس بلاک ہو جانے کے بعد، الیوولی میں آکسیجن گردش کرنے والے خون کے بہاؤ کے ذریعے تیزی سے جذب ہو سکتی ہے، جس کی وجہ سے الیوولی ٹوٹ جاتا ہے اور atelectasis کا سبب بنتا ہے۔ لہذا، سانس کی رکاوٹ کو روکنے کی کلید ہے. اقدامات میں مریضوں کو گہرے سانس لینے اور کھانسی لینے کی ترغیب دینا، تھوک کے خارج ہونے والے مادہ کو مضبوط کرنا، جسم کی پوزیشن کو بار بار تبدیل کرنا، اور آکسیجن کے ارتکاز کو کم کرنا (<60%) شامل ہیں۔ وینٹی لیٹرز پر مریضوں کو مثبت اینڈ ایکسپائریٹری پریشر (PEEP) شامل کرکے روکا جا سکتا ہے۔
پیچیدگی 4: ریٹرولینٹل فبروس ٹشو ہائپرپالسیا
روک تھام اور علاج: زیادہ ارتکاز والی آکسیجن استعمال کرنے کے بعد، ضرورت سے زیادہ آرٹیریل آکسیجن کا جزوی دباؤ (PaO2 140mmHg سے زیادہ تک پہنچ جاتا ہے) نوزائیدہ بچوں (خاص طور پر قبل از وقت بچوں) میں ریٹرولینٹل فبروس ٹشو ہائپرپلسیا کا سبب بننے کا بنیادی خطرہ ہے۔ لہٰذا، نوزائیدہ بچوں کی آکسیجن کی مقدار کو 40% سے نیچے سختی سے کنٹرول کیا جانا چاہیے، اور آکسیجن کے سانس لینے کے وقت کو کنٹرول کیا جانا چاہیے۔
پیچیدگی 5: آکسیجن زہر
طبی مظاہر:
- پلمونری آکسیجن زہر کی علامات: ریٹروسٹرنل درد، خشک کھانسی اور ترقی پسند ڈسپنیا، اہم صلاحیت میں کمی
- دماغی آکسیجن زہر کی علامات: بصری اور سماعت کی خرابی، متلی، آکشیپ، سنکوپ اور دیگر اعصابی علامات۔ شدید حالتوں میں کوما اور موت واقع ہو سکتی ہے۔
- آکولر آکسیجن زہر کے اظہار: ریٹنا ایٹروفی۔ اگر قبل از وقت پیدا ہونے والے شیر خوار بچے انکیوبیٹر میں زیادہ دیر تک آکسیجن لیتے ہیں، تو ریٹینا میں خون کی نالیوں کا وسیع اخراج، فبرو بلاسٹ انفلٹریشن، اور ریٹرولینٹل فائبر کا پھیلاؤ ہوگا، جو اندھے پن کا باعث بن سکتا ہے۔
پوسٹ ٹائم: نومبر-21-2024